Hati Berlemak – Kesan Kepada Kesihatan
Nazihah Abd Jalal, Norliza Ismail & Dr. Saiful Effendi Syafruddin
Institut Biologi Molekul Perubatan UKM, UMBI
Hati merupakan organ dalaman terbesar yang terletak di bahagian kanan abdomen manusia. Hati mempunyai fungsi yang pelbagai. Ia bukan sahaja berfungsi untuk menyingkirkan toksin dari dalam darah tetapi juga memainkan peranan penting dalam mengawal proses metabolisma lemak, protein dan karbohidrat serta penghasilan enzim dan makromolekul yang diperlukan oleh badan. Oleh yang demikian, kesihatan hati perlu dijaga bagi memastikan hati dapat berfungsi secara normal dan optimum. Kuantiti lemak yang berlebihan di dalam hati adalah salah satu faktor yang boleh menyebabkan kemerosotan atau kegagalan fungsi hati. Keadaan ini dinamakan penyakit hati berlemak atau istilah saintifiknya Steatosis atau Fatty Liver Disease. Hati berlemak berlaku apabila kandungan lemak di dalam sel hati melebihi 5% daripada berat hati yang normal [1]. Pengumpulan lemak yang berlebihan ini akan mengakibatkan keradangan pada hati dan sekiranya tidak dirawat pada peringkat awal, ianya boleh membawa kepada komplikasi hati yang lebih serius.
Secara amnya, penyakit hati berlemak terbahagi kepada 2 kategori iaitu penyakit hati berlemak tanpa pengaruh alkohol (Non-alcoholic Fatty Liver Disease @ NAFLD) dan penyakit hati berlemak disebabkan oleh pengaruh alkohol. Proses perkembangan NAFLD bermula dengan pembentukan lemak berlebihan di dalam hati, disusuli dengan keradangan pada hati (steatosis). Jika tidak dirawat pada peringkat awal, ia akan mengakibatkan struktur hati berparut (cirrhosis), dan sekiranya berlarutan boleh menyebabkan pembentukan kanser hati (hepatocellular carcinoma) serta kegagalan fungsi hati.
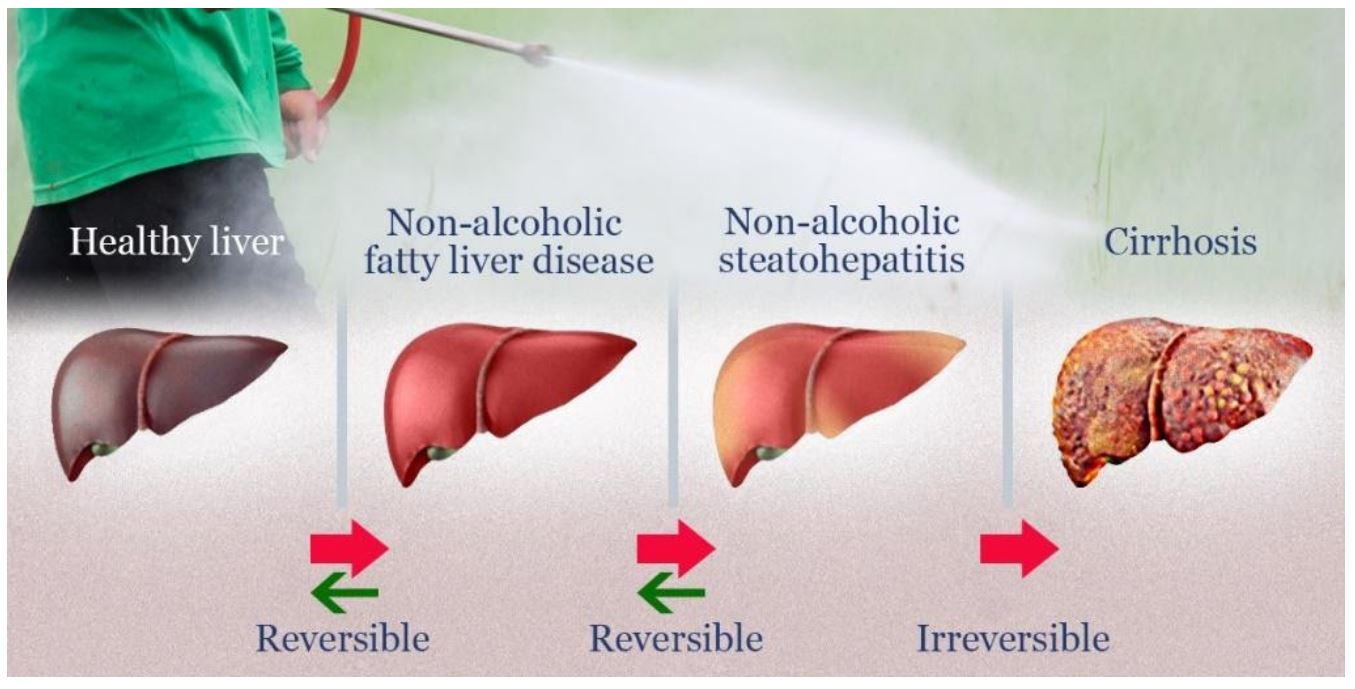
Gambarajah menunjukkan perubahan tahap kerosakan organ hati manusia disebabkan pengumpulan lemak yang berlebihan tanpa pengaruh alkohol (NAFLD) [2]
Kadar NAFLD yang dicatatkan di peringkat global adalah sebanyak 25% dan menjadi penyumbang utama kepada penyakit hati yang kronik [3]. NALFD juga dikenalpasti sebagai gangguan hati yang paling tinggi berlaku di negara-negara barat di mana ia melibatkan 20% – 40% daripada populasi mereka. Di Asia pula, pada peringkat awal, penyakit ini jarang berlaku tetapi ianya dilaporkan semakin meningkat sehingga melibatkan 30% daripada penduduk Asia. Melalui kajian yang dijalankan di Malaysia, 37.4% daripada 628 subjek adalah penghidap NAFLD [4]. Melalui kajian ini, kekerapan NAFLD adalah sangat tinggi di kalangan individu berumur 53 hingga 60 tahun, jantina lelaki, bangsa India, dan diikuti Melayu (berbanding dengan bangsa Cina). Selain itu, indeks jisim tubuh (≥23.0 kg/m2), hipertrigliseridemia, dan kencing manis terbukti mempengaruhi faktor risiko untuk mendapat NAFLD. Penemuan yang sama turut dibuktikan melalui kajian yang dilakukan oleh Goh SC et al [5]. NAFLD turut dikaitkan dengan sindrom metabolik, obesiti, kencing manis, dan hiperlipidemia. Hampir 80% pesakit yang mempunyai sindrom metabolik menghidapi NAFLD [6, 7, 8].
Penghidap NAFLD lazimnya tidak menunjukkan sebarang simptom pada peringkat awal. Kebanyakan simptom hanya dapat dikesan apabila penyakit ini sudah berada di tahap lanjutan, di mana pada tahap ini, hati telah pun mengalami komplikasi kronik dan kegagalan fungsi. Simptom biasa yang dialami oleh sebilangan pesakit adalah ketidakselesaan dan kesakitan pada bahagian atas kanan perut, diantara pinggul dan dada serta disusuli dengan keletihan [9]. Selain itu, tanda-tanda lain yang dapat dikesan juga adalah kehilangan selera makan, kehilangan berat badan, lesu dan tidak bermaya, serta kulit dan mata putih menjadi kekuningan.
Berdasarkan American Association for the Study of Liver Disease Guidelines, pengambilan biopsi tisu hati adalah kaedah invasif terbaik untuk mengesan NAFLD [10]. Namun begitu prosedur ultrasonography sering digunakan terutama di negara-negara membangun kerana peningkatan risiko kesihatan dan perbelanjaan yang tinggi bagi kaedah biopsi tisu hati. Beberapa ujian darah sampingan (kaedah bukan invasif) turut dijalankan bagi mengenalpasti NAFLD melalui kiraan sel darah penuh, ujian fungsi hati, ujian enzim hati, virus hepatitis, serta ujian profil lipid. Dengan peningkatan ketara pesakit NAFLD di seluruh dunia, para penyelidik telah mula memberikan tumpuan terhadap kajian berkaitan beberapa jenis biopenanda (biomarker) untuk mengesan dan mengklasifikasikan perkembangan NAFLD. Biopenanda ini termasuk hormon, sitokin pro-radang, adipokin serta protein lain yang terlibat dalam pembentukan dan perkembangan penyakit ini.
Sehingga hari ini, tiada kaedah rawatan atau ubat-ubatan yang berkesan untuk merawat NAFLD. Dalam kebanyakan kes, amalan gaya hidup sihat adalah digalakkan bagi mengelakkan dari mendapat penyakit ini. Dengan pengamalan gaya hidup sihat, pesakit NAFLD juga dapat mengawal perkembangan penyakit ini supaya tidak menjadi lebih serius atau kronik. Di antara amalan gaya hidup sihat tersebut adalah dengan menurunkan berat badan, mengurangkan pengambilan alkohol, mengamalkan diet yang seimbang, mengawal kandungan gula, kolesterol, trigelisirida di dalam darah serta mengurangkan pengambilan ubat-ubatan yang tidak mendapat saranan doktor.
Penyakit hati berlemak adalah serius dan tidak boleh dipandang ringan oleh masyarakat. Justeru, pencegahan penyakit ini terutama di negara-negara Asia adalah sangat penting berikutan terdapat peningkatan yang tinggi dalam penyakit-penyakit tidak berjangkit seperti penyakit obesiti, kencing manis dan sindrom metabolik. Peningkatan penyakit-penyakit tidak berjangkit ini terutamanya di Malaysia amat membimbangkan. Ini dapat dilihat melalui kajian kebangsaan yang telah dilaksanakan oleh Projek The Malaysian Cohort ke atas 106,527 individu berumur diantara 35 – 70 tahun yang direkrut dari lokasi bandar dan luar bandar seluruh Malaysia. Daripada kajian mereka yang diterbitkan bertajuk “Cohort Profile: The Malaysian Cohort (TMC) project: a prospective study of non-communicable diseases in a multi-ethnic population”, statistik menunjukkan 16.6% populasi Malaysia menghidap kencing manis, diikuti 46.5% darah tinggi, 44.9% mempunyai hiperkolesterolaemia dan penyakit obesiti adalah 17.7% [11]. Statistik ini amat membimbangkan kerana penyakit tidak berjangkit ini secara tidak langsung boleh menyumbang kepada peningkatan penghidap NALFD di negara ini, sekaligus membawa kepada pertambahan masalah kesihatan awam. Strategi terbaik dalam mencegah dan mengawal NAFLD ini adalah dengan melaksanakan program yang menyeluruh dalam memastikan perubahan gaya hidup sihat terutama tabiat pemakanan dan peningkatan aktiviti fizikal di dalam masyarakat.
Rujukan:
[1] Brandon J Perumpail, Muhammad Ali Khan, Eric R Yoo, George Cholankeril, Donghee Kim, and Aijaz Ahmed, Clinical epidemiology and disease burden of nonalcoholic fatty liver disease. World J Gastroenterol. 2017 Dec 21; 23(47): 8263–8276.
[2] https://www.gmwatch.org/en/news/archive/17402-roundup-causes-non-alcoholic-fatty-liver-disease-at-very-low-doses
[3] James Maurice, Pinelopi Manousou, Non-alcoholic fatty liver disease. Clin Med (Lond). 2018 Jun;18(3):245-250. doi: 10.7861/clinmedicine.18-3-245.
[4] Khammas, Abdul Sattar Arif MSca; Hassan, Hasyma Abu PhD; Salih, Sarah Qahtan M. MSc; Kadir, Hayati PhD; Ibrahim, Ramlah Mohamad MSc; Nasir, Nurul Nadiah Mohamad MSc; Mahmud, Rozi PhD, Prevalence and risk factors of sonographically detected non alcoholic fatty liver disease in a screening centre in Klang Valley, Malaysia: an observational cross-sectional study. Porto Biomedical Journal: March-April 2019 – Volume 4 – Issue 2 – p e31
[5] Goh SC et al. Prevalence and risk factors of non-alcoholic fatty liver disease in a multiracial suburban Asian population in Malaysia. Hepatology International. 2013 Jun;7(2):548-54.
[6] Leoni S,Tovoli F,Napoli L,Serio I,Ferri S,Bolondi L, Current guidelines for the management of non-alcoholic fatty liver disease: A systematic review with comparative analysis. World journal of gastroenterology. 2018 Aug 14 [PubMed PMID: 30122876]
[7] Schiavo L,Busetto L,Cesaretti M,Zelber-Sagi S,Deutsch L,Iannelli A, Nutritional issues in patients with obesity and cirrhosis. World journal of gastroenterology. 2018 Aug 14 [PubMed PMID: 30122874]
[8] Seitz HK,Bataller R,Cortez-Pinto H,Gao B,Gual A,Lackner C,Mathurin P,Mueller S,Szabo G,Tsukamoto H, Alcoholic liver disease. Nature reviews. Disease primers. 2018 Aug 16 [PubMed PMID: 30115921]
[9] Day C.P. (2011) Non-alcoholic fatty liver disease: a massive problem. Clin Med 11: 176–178
[10] Chalasani N, Younossi Z, Lavine JE, Diehl AM, Brunt EM, Cusi K, Charlton M, Sanyal AJ. The diagnosis and management of non-alcoholic fatty liver disease: practice Guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Hepatology. 2012;55:2005–2023. [PubMed] [Google Scholar]
[11] Jamal R, Syed Zakaria SZ, Kamaruddin MA, Abd Jalal N, Ismail N, Mohd Kamil N, Abdullah N, Baharudin N, Hussin NH, Othman H, Mahadi NM, Malaysian Cohort Study Group, Cohort Profile: The Malaysian Cohort (TMC) project: a prospective study of non-communicable diseases in a multi-ethnic population. Int J Epidemiol, 2015 Apr;44(2):423-31.
